Wir sprachen mit Herrn Dr. Andreas Leischker (Foto unten: privat), Facharzt für Innere Medizin mit der Zusatzbezeichnung Geriatrie im Krankenhaus Maria-Hilf Krefeld, über das Thema „Alterndes Immunsystem im Hinblick auf die Nervenerkrankung Gürtelrose“ und darüber, wie sich die persönliche Wahrnehmung des eigenen Alters im Vergleich zum biologischen Alter auf das Risikobewusstsein für altersbedingte Erkrankungen auswirken kann.
Herr Dr. Leischker, wie hat sich die Wahrnehmung von Alter in den letzten Jahrzehnten verändert?

In den letzten 120 Jahren hat sich die Lebenserwartung in den Industrienationen nahezu verdoppelt. Ein Mädchen, das im Jahr 2021 geboren wurde, hat eine Lebenserwartung von 83 Jahren. Menschen „fühlen“ sich heutzutage zudem deutlich jünger, als sie tatsächlich sind: Im Alter von 60 Jahren fühlen sich die meisten von uns wie Anfang 50. Und unsere Wahrnehmung des „Altseins“ verschiebt sich immer weiter nach hinten: Je älter wir werden, desto stärker weicht unser „gefühltes“ Alter vom chronologischen Alter ab.
In Spanien, Italien und in der Schweiz ist die durchschnittliche Lebenserwartung bis zu 3 Jahre höher als in Deutschland – und das, obwohl Deutschland bei den Ausgaben für Gesundheit europaweit an der Spitze liegt. Während die Sterblichkeit von Menschen unter 50 Jahren in Deutschland im Rahmen des westeuropäischen Durchschnitts liegt, ist sie bei den über 65 Jahre alten Deutschen höher als in anderen europäischen Ländern. Dies liegt unter anderem an unzureichenden Präventionsmaßnahmen für diese Altersgruppe. Internationale Vergleiche zeigen, dass Deutschland einen erheblichen Aufholbedarf bei der Prävention und bei der Früherkennung für ältere Menschen hat.
Was bedeutet biologisches Altern, und wie unterscheidet es sich vom subjektiven Altern?
Lassen Sie mich zunächst auf den Unterschied zwischen biologischem und chronologischem Alter eingehen. Während das chronologische Alter die Anzahl der Jahre seit der Geburt angibt, hängt das biologische Alter vom Zustand unserer Zellen ab. Durch Alterungsprozesse entstehen Schäden an den Zellbausteinen. Die aus geschädigten Zellen aufgebauten Organe und Organsysteme funktionieren dann nicht mehr optimal. Dan Belsky und sein Team von der Duke University haben mit einer Kombination verschiedener Laborparameter das biologische Alter von rund 1.000 38-jährigen Menschen bestimmt. Das daraus errechnete biologische Alter schwankte beträchtlich: zwischen 28 und 61 Jahren.
Die „biologisch Älteren“ hatten eine schlechtere Koordination, konnten das Gleichgewicht schlechter halten und waren weniger leistungsfähig – sie hatten zum Beispiel beim Treppensteigen Probleme.
Das subjektive Alter hängt auch von der körperlichen und geistigen „Fitness“ ab. Es wird jedoch zusätzlich durch die individuell unterschiedliche Wahrnehmung der Alterungsprozesse beeinflusst. Aus der Zwillingsforschung wissen wir, dass das Altern nur zu etwa 20 Prozent durch unsere Gene bedingt ist. Der Rest geht auf Lebensstil und Umwelteinflüsse zurück. Die drei wichtigsten Maßnahmen, um biologisch „jung“ zu bleiben, sind regelmäßige körperliche Bewegung, Nichtrauchen und das Vermeiden von Übergewicht. Wer das beherzigt, lebt nicht nur länger, sondern bleibt auch länger „fit“ und wird dadurch deutlich seltener pflegebedürftig.
Man kann den biologischen Alterungsprozess zwar durch einen gesunden Lebensstil verzögern, leider aber nicht ganz aufhalten. Wissenschaftler vermuten, dass die maximale Lebenserwartung beim Menschen bei etwa 120 Jahren liegt.
In welchem Zusammenhang steht die Wahrnehmung des eigenen Alters mit dem Krankheitsrisiko?
Menschen, die sich subjektiv „jung“ fühlen, unterschätzen häufig ihr Risiko für altersassoziierte Erkrankungen. Besonders Männer nehmen Vorsorgeuntersuchungen oft nicht wahr.
Können Sie uns kurz erklären, inwiefern der natürliche biologische Alterungsprozess aussieht und was das für das Immunsystem bedeutet? Und was hat es mit den Fischen, den Killifischen, zu tun?
Wenn wir älter werden, funktioniert unser Immunsystem schlechter. Dadurch werden wir
anfälliger für Infektionen. Der Alterungsprozess des Immunsystems beginnt etwa ab dem
30. Lebensjahr. Die Anfälligkeit für Infektionen steigt bereits ab dem 50. Lebensjahr, ab dem 60. Lebensjahr sind auch gesunde Menschen ohne Vorerkrankungen gefährdet. Das ist schon lange bekannt, wurde uns aber im Rahmen der Coronapandemie noch einmal ganz deutlich vor Augen geführt: Fast alle Menschen, die in den ersten Wellen der Pandemie an SARS-CoV-2 verstorben sind, waren über 60 Jahre alt.
Unser Immunsystem besteht – vereinfacht gesagt – aus zwei Säulen: der B-Zellen-abhängigen und der T-Zellen-abhängigen Immunität. Die B-Zellen produzieren spezifische Antikörper und können dadurch Erreger sehr schnell gezielt bekämpfen. Dadurch können Erkrankungen oft ganz verhindert werden. Die T-Zellen sind das „Langzeitgedächtnis“ des Immunsystems. Sie schützen vor allem vor schweren Krankheitsverläufen. Bei älteren Menschen sind beide Säulen – das B- und das T-Zell-System – des Immunsystems nur eingeschränkt funktionsfähig.
Forscher haben kurzlebige Killifische untersucht und beobachtet, wie deren Immunsystem
altert. Killifische leben nur drei bis vier Monate und altern im „Zeitraffer“. Die Forscher fanden heraus, dass alte Killifische im Vergleich zu jüngeren Fischen nicht nur weniger Antikörper haben, sondern auch eine geringere Diversität der zirkulierenden Antikörper. Auch beim Menschen nehmen Anzahl und Diversität der B-Zellen im Alter ab.
Noch ausgeprägter ist im Alter die Abnahme der T-Zell-vermittelten Immunität. Der Thymus liegt hinter dem Brustbein und spielt eine wichtige Rolle bei der T-Zell-vermittelten Abwehr. Im Laufe des Lebens schrumpft er deutlich: Bei 70-jährigen Menschen hat er nur noch 10 Prozent seiner ursprünglichen Größe.
Durch Impfungen kann unser Immunsystem „trainiert“ werden, ohne den Körper den Gefahren der eigentlichen Erkrankung auszusetzen. Impfungen bieten nicht nur Schutz gegen die Erkrankung, gegen die geimpft wurde, sondern sie „trainieren“ auch das unspezifische Immunsystem, das in der Folge auch andere Krankheitserreger besser abwehren kann.
Welche Auswirkungen hat diese Tatsache auf den Gesundheitszustand, beispielsweise Infektionskrankheiten und chronische Krankheiten?
Das „gealterte“ Immunsystem kann Erreger schlechter abwehren. Wenn ältere Menschen
Kontakt zu Krankheitserregern haben, verläuft die Erkrankung deshalb schwerer, sie müssen häufig stationär, teilweise auch auf einer Intensivstation behandelt werden, und sie entwickeln häufiger schwere Komplikationen.
Ältere Menschen leiden zudem häufiger an chronischen Krankheiten wie zum Beispiel Diabetes mellitus oder Nierenerkrankungen. Durch diese Erkrankungen wird die körpereigene Abwehr zusätzlich beeinträchtigt.
Stimmt es, dass ein schwächer werdendes Immunsystem das Gürtelrose-Risiko beeinflusst?
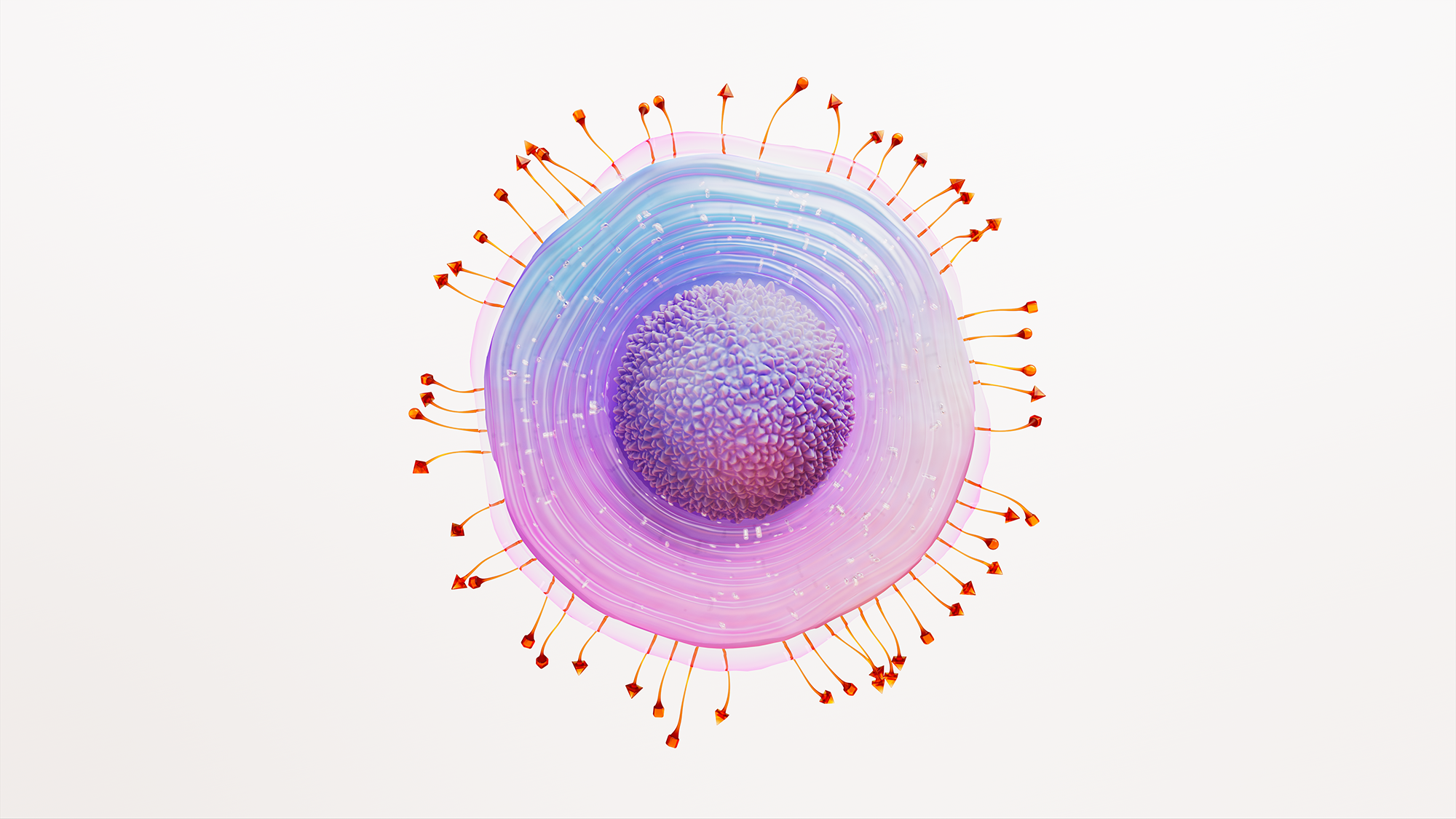
Das Varizella-Zoster-Virus verursacht zwei verschiedene Erkrankungen: Die Varizellen („Windpocken“) treten meist bei Kindern und Jugendlichen auf. Sie verursachen ein allgemeines Krankheitsgefühl mit Fieber und Kopfschmerzen und einen generalisierten Ausschlag mit flüssigkeitsgefüllten Bläschen auf der gesamten Haut und auf den Schleimhäuten. Um dem Immunsystem zu entgehen, „verstecken“ sich Varizella-Zoster-Viren in den Spinalganglien – das sind gebündelte Nervenzellen neben dem Rückenmark. Die Varizella-Zoster-Viren bleiben dort meist über Jahrzehnte im „Winterschlaf“. Wir merken davon nichts. Kommt es allerdings zu einer Schwächung unseres Immunsystems, „erwachen“ die Varizella-Zoster-Viren aus ihrem „Winterschlaf“. Sie wandern dann entlang der Nerven von den Spinalganglien in Richtung Hautnerven. Die betroffenen Nerven reagieren mit einer Entzündungsreaktion, die starke Schmerzen verursacht. Nach 2 bis 3 Tagen haben die Viren die Haut erreicht – jetzt zeigt sich die Erkrankung durch die typischen flüssigkeitsgefüllten Bläschen. Besonders bei älteren Menschen bestehen auch nach Abheilung der Bläschen teilweise über Monate anhaltende starke Schmerzen, die auf die üblichen Schmerzmittel kaum ansprechen.
Gürtelrose (medizinisch: Herpes Zoster) entsteht also nicht durch den Kontakt mit einem an Gürtelrose erkrankten Menschen, sondern durch die Reaktivierung von im eigenen Körper bereits vorhandenen Viren.
Auch bei gesunden Menschen ohne chronische Krankheit ist das Immunsystem im Alter von über 60 Jahren so schwach, dass es eine Reaktivierung der Varizella-Zoster-Viren nicht mehr sicher verhindern kann. Die meisten Fälle von Gürtelrose treten deshalb bei über 60-Jährigen auf. Menschen mit bestimmten Grunderkrankungen wie zum Beispiel Diabetes mellitus, chronischer Bronchitis oder Rheuma haben bereits ab dem 50. Lebensjahr ein deutlich erhöhtes Risiko, an Gürtelrose zu erkranken.
| Hättet Ihr es gewusst? |
|---|
| Nicht verwechselt werden sollte die Erkrankung „Herpes Zoster“ übrigens mit der Erkrankung „Herpes simplex“ („Lippenherpes“). Diese wird durch ein anderes Virus – das Herpes-simplex-Virus – ausgelöst. |
Welche Berührungspunkte haben Sie mit Gürtelrose in Ihrem ärztlichen Alltag?
Als Krankenhausarzt sehe ich im Akutstadium vor allem die besonders schweren Fälle, zum Beispiel Gürtelrose im Gesichtsbereich mit Augenbeteiligung.
Noch häufiger sehe ich Patientinnen und Patienten, die nach einer Gürtelrose-Erkrankung über Monate so starke Schmerzen haben, dass sie im Alltag nicht mehr zurechtkommen.
Was möchten Sie den Menschen aus Ihrer ärztlichen Erfahrung mitgeben?
Gerade wenn man sich fit und gesund fühlt, sollte man durch Vorsorge dafür sorgen, dass das auch so bleibt. Auch bei gesunden Menschen ist das Immunsystem durch Alterungsprozesse ab dem 60. Lebensjahr nicht mehr so leistungsfähig wie bei jungen Erwachsenen. Wir merken das leider erst, wenn wir an einer schweren Infektion erkrankt sind.
Durch Vorsorgemaßnahmen können wir unser Immunsystem auch im Alter „fit“ halten und dadurch schwere Erkrankungen verhindern.
| Das empfiehlt die STIKO: |
|---|
| Die Ständige Impfkommission (STIKO) empfiehlt eine Gürtelrose-Impfung für alle Personen ab 60 Jahren sowie bereits ab 50 Jahren für Personen mit einer Grunderkrankung wie Diabetes, Asthma, COPD, Rheuma oder Krebs. |